新専門医制度について
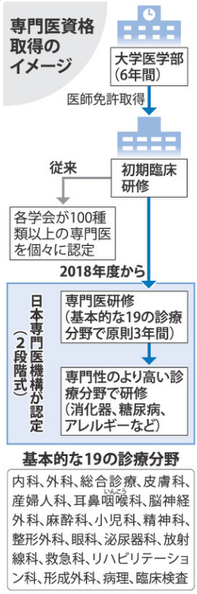
平成29年度から専門医制度が大きく変わります。これは平成27年度の初期研修医から該当します。新専門医制度では、初期研修後、専門研修プログラムによる後期研修を行い、まずは基本領域(19領域)の専門医を取得します。基本領域の専門医取得後、研修を重ねてサブスペシャリティ領域の専門医が取得可能となります。
内科や小児科など19分野の専門医を養成する「新専門医制度」について、認定機関である「日本専門医機構」(東京)は4日、来年度から養成を開始すると発表した。最短で平成33年度に、新制度での専門医が誕生する。
新専門医制度は初期の臨床研修を終えた医師が従来の18分野に総合診療を加えた19の基本分野から1つを選び、養成プログラムに基づき医療機関で3~5年の研修を受け、機構から専門医の認定を受ける制度。各学会が独自基準で認定していた従来の専門医制度は統一性に欠けるとの指摘があり新設された。
各学会は専門医を認定し、その多くが難しい試験を課すことで、各領域の専門医の質の維持に努めてきた。
世界でも高く評価されている日本の医療の一端はそのような専門医が支えてきた。ただ、さまざまな専門医が乱立傾向にあったのも事実である。新設された日本専門医機構は、各学会の専門医制度を統一して質を確保することを最大の目的に掲げ、新制度を開始しようとしている。
しかし、その内実は、若手医師を「プログラム」による管理制度でしばり、大学病院に回帰させようとしている。これまで専門医を独自に養成してきた地域医療を担う一般病院は若手医師が引き抜かれて医療機能が低下する恐れがある。また、若手医師の身分保障や経済面での配慮がないなど問題が山積している。特に深刻なのは、機構の意図とは逆に、専門医教育の質を低下させ、医療の発展を阻害する懸念があることだ。
2004年開始の初期臨床研修制度によって、多くの若手医師は大学病院以外の病院で研修するようになった。それは大学病院よりも一般の病院での研修に魅力を感じたためである。大学病院は医学研究を担っているが、特殊な疾患を中心に診療していることが多く、必ずしも若手医師教育に熱心でない大学もある。若手医師を成長させるのはプログラムではなく、豊富な診療経験と先輩・指導医の適切な指導にある。
専門医教育の質を高めるには、病院間の健全な競争があり、若手医師が自由に研修場所を選択できることが重要である。規制をかけることは、若手医師の柔軟なキャリア形成を阻害する。
問題の多い新制度を拙速に開始することは若手医師の未来をつぶし、ひいては国民にとってマイナスである。機構はさまざまな声を取り入れて制度を見直したと言うが、多くの学会は現場に反映する余裕はない。医療を壊す制度がまさに始まろうとしている。
日本の医療の将来のため、機構、大学、学会、現場の指導医、若手医師がオープンな議論を尽くし、制度を設計し直すべきだ。
地方の反発で偏在に配慮
新専門医制度は2013年4月、厚生労働省の「専門医の在り方に関する検討会」が、専門医認定などを行う第三者機関の設置を柱とする報告書をまとめたことを受けて、議論が始まった。背景には、専門領域が細分化し、学会独自の「専門医」が乱立し、質のばらつきや信頼性の低下が指摘されていたことがある。
その後、内科や外科に初期診療(プライマリーケア)を担う総合診療医を加えた基本的な19の診療分野で研修し認定を受けた後、専門性の高い分野を研修する--という2段階式の制度案が固まった。
しかし14年5月に発足した「日本専門医機構」がまとめた研修プログラムに対し、地方自治体などが反発。年次ごとに定められたプログラムに沿った研修や一定数以上の指導医が確保できる「基幹施設」が周辺の複数の「連携施設」と組み循環する--とする内容が問題とされた。
昨年6月、日本医師会などが導入時期などの見直しを求める意見書を発表。塩崎恭久厚労相も同調した。専門医機構では、執行部が任期満了で一新した昨年7月、制度導入の1年先送りを決めた。
専門医機構は同年12月、「新整備指針」を作成。また今年3月には、医師の地域偏在が起きないよう東京都、大阪府など5都府県の基幹施設で受け入れる医師の数に上限を設けることを決めた。
厚労省は今年4月に新たな専門家委員会を発足。5月25日、委員会は機構が示した(1)専門医取得は義務でない(2)地域医療従事者や女性医師に配慮する--など4項目の新整備指針の見直し案について了承した。








